الأدوية النفسية والادمان موضوع يثير قلق الكثير من المرضى وأسرهم، خاصة مع زيادة استخدام مضادات الاكتئاب، المهدئات، والمضادات الذهانية في علاج الاضطرابات النفسية. فبينما تمثل هذه الأدوية طوق نجاة للكثيرين، يظل الخوف قائمًا: هل يمكن أن تتحول إلى مصدر إدمان؟ في هذا المقال سنستعرض بتفصيل العلاقة بين الأدوية النفسية والادمان، وكيف يمكن التفرقة بين العلاج الصحيح والاعتماد النفسي أو الجسدي، مع الإجابة على أهم الأسئلة المتعلقة بالموضوع.
ما هي الأدوية النفسية؟
الأدوية النفسية هي مجموعة من العقاقير الطبية التي تُستخدم لعلاج الاضطرابات النفسية والعقلية، وتعمل على تعديل كيمياء الدماغ وتحسين التوازن بين الناقلات العصبية مثل السيروتونين والدوبامين. هذه الأدوية لا تُعالج المرض النفسي بشكل مباشر فقط، بل تساعد المريض على السيطرة على الأعراض وتحسين جودة حياته اليومية. وتنقسم الأدوية النفسية إلى عدة فئات رئيسية تختلف في وظائفها وآلية عملها.
1. مضادات الاكتئاب
تُستخدم لعلاج الاكتئاب و اضطرابات القلق والرهاب الاجتماعي، حيث تعمل على زيادة مستويات السيروتونين أو النورأدرينالين في المخ. من أمثلتها: مثبطات استرداد السيروتونين الانتقائية (SSRIs) ومضادات الاكتئاب ثلاثية الحلقات.
2. المهدئات (البنزوديازيبينات)
تُوصف عادة لعلاج القلق الشديد ونوبات الهلع والأرق. تعمل هذه الأدوية على تهدئة نشاط الجهاز العصبي المركزي. لكنها من الفئات التي قد تسبب اعتمادًا نفسيًا أو جسديًا عند استخدامها لفترات طويلة.
3. مضادات الذهان
تُستخدم لعلاج الفصام، الذهان، وبعض حالات الاضطراب ثنائي القطب. تعمل عن طريق التأثير على مستقبلات الدوبامين والسيروتونين في الدماغ، مما يقلل من الأوهام والهلوسة ويحسن التفكير والسلوك.
4. مثبتات المزاج
يتم وصفها لعلاج اضطراب ثنائي القطب ونوبات الهوس والاكتئاب الشديدة. تساعد على استقرار المزاج وتقليل التقلبات الحادة. ومن أبرزها “الليثيوم” وبعض الأدوية المضادة للتشنجات.
5. المنومات (Z-drugs)
تُستخدم بشكل أساسي لعلاج الأرق واضطرابات النوم، حيث تساعد المريض على الدخول في النوم بسرعة وتحسين جودة النوم. لكن الاستعمال الطويل لها قد يؤدي إلى الاعتماد.

العلاقة بين الأدوية النفسية والادمان؟
رغم أن الأدوية النفسية تُعتبر علاجية في الأساس، إلا أن بعض الأنواع قد تؤدي إلى الإدمان إذا تم إساءة استخدامها، مثل تناولها بجرعات أعلى من الموصوفة، أو لفترات طويلة دون متابعة الطبيب. العلاقة بينهما يمكن تلخيصها في:
إمكانية الاعتماد الجسدي والنفسي
بعض الأدوية مثل البنزوديازيبينات (زاناكس – فاليوم) قد تسبب اعتمادًا جسديًا عند الاستخدام الطويل، فيجد المريض صعوبة في التوقف عنها دون ظهور أعراض انسحابية.الإساءة خارج الإطار الطبي
هناك من يتعاطى أدوية نفسية معينة مثل المنومات أو المهدئات بهدف الشعور بالراحة أو النشوة، مما يحول الاستخدام الطبي إلى إدمان.الخط الفاصل بين العلاج والإدمان
الفارق الأساسي هو الالتزام بالجرعة الطبية وإشراف الطبيب، فإذا التزم المريض بذلك فإن الدواء يصبح وسيلة علاجية آمنة، أما التلاعب في الجرعة أو تناول الدواء بدون وصفة فيحوّل العلاقة إلى دائرة الإدمان.
أخطر الأدوية النفسية المرتبطة بالإدمان
البنزوديازيبينات: مثل زاناكس، فاليوم، لورازيبام.
المهدئات والمنومات: مثل الأمبيان والباربيتيورات.
المسكنات الأفيونية (عند وصفها لبعض الحالات النفسية): مثل المورفين والهيدروكودون.
كيف يمكن منع تحول الأدوية النفسية إلى إدمان؟
الالتزام التام بتعليمات الطبيب وعدم زيادة أو تقليل الجرعة بمفردك.
مراجعة الطبيب عند ظهور أي أعراض انسحابية أو رغبة قوية في زيادة الجرعة.
عدم مشاركة الدواء مع الآخرين تحت أي ظرف.
الاعتماد على العلاج النفسي والسلوكي بجانب العلاج الدوائي لتقليل الحاجة إلى جرعات عالية.
دور مراكز علاج الإدمان
في حال تحوّل استخدام الأدوية النفسية إلى إدمان، يصبح التدخل الطبي المتخصص ضروريًا. وهنا يبرز دور مركز الشرق كـ أفضل مركز لعلاج الإدمان في مصر والوطن العربي، حيث يقدم برامج سحب آمن للدواء تحت إشراف طبي، مع برامج إعادة التأهيل النفسي والسلوكي التي تساعد المريض على التعافي ومنع الانتكاسة.
العلاقة بين الأدوية النفسية والإدمان تعتمد على طريقة الاستخدام. إذا التزم المريض بالجرعات الطبية وتابع مع طبيبه، فإنها تكون وسيلة فعالة للعلاج. لكن عند إساءة الاستخدام، تتحول هذه الأدوية من علاج نفسي إلى مصدر إدمان يحتاج إلى تدخل متخصص.

هل جميع الأدوية النفسية تسبب الإدمان؟
سؤال يتكرر كثيرًا عند مناقشة الأدوية النفسية والادمان. والحقيقة أن الصورة أكثر دقة من إجابة بنعم أو لا؛ فليست كل الأدوية النفسية تُسبب الإدمان، كما أن وجود أعراض انسحاب عند التوقف لا يعني بالضرورة وقوع الإدمان. الفهم السليم للفروق بين الفئات الدوائية، وبين “الاعتماد الجسدي” و“الإدمان”، هو المفتاح لاستخدام آمن وفعّال.
لا، ليست جميع الأدوية النفسية تُسبب الإدمان. أغلب مضادات الاكتئاب، ومضادات الذهان، ومثبتات المزاج لا تُحدث سلوكيات إدمانية عند استخدامها طبيًا وبالجرعات الصحيحة. الخطر الأكبر يرتبط بالمهدئات (البنزوديازيبينات) والمنومات وبعض المنبهات عند إساءة الاستخدام أو الإطالة غير المبررة.
1. أدوية نفسية غير مرتبطة عادةً بالإدمان
مضادات الاكتئاب (مثل SSRIs وSNRIs): قد تُسبب “أعراض توقف” إذا انقطع الدواء فجأة (دوخة، غثيان، اضطراب نوم)، لكنها لا تُولّد رغبة قهرية للتعاطي ولا سلوكيات بحث عن الدواء.
مضادات الذهان: لا تُسبب نشوة أو تعزيزًا سلوكيًا يدفع للإدمان. قد تظهر أعراض ارتدادية عند الإيقاف المفاجئ، لكنها تختلف عن الإدمان.
مثبتات المزاج (مثل الليثيوم وبعض مضادات التشنجات): تحتاج متابعة وفحوصات، لكنها لا تُعد مواد إدمانية بطبيعتها.
2. أدوية نفسية مرتبطة بالإدمان
يبقى السؤال عن ما هي الأدوية النفسية التي تسبب الإدمان؟ يترواد فى ذهن البعض خوفا من العلاج النفسى والاجابه نعم يوجد بعض الأدوية النفسية تسبب ادمانًا اذا تم التعامل مع بشكل خاطئ بعيدًا عن الإشراف الطبى مثل:
البنزوديازيبينات (المهدئات): فعالة للقلق الحاد والأرق قصير المدى، لكنها تُحدث تحمّلًا واعتمادًا بسرعة إذا طالت المدة أو زادت الجرعة. الإيقاف المفاجئ قد يسبب قلقًا شديدًا ورعشة وربما تشنجات.
المنومات (Z-drugs): مفيدة مؤقتًا للأرق، لكن الاستمرار طويلًا قد يقود لاعتماد نفسي وجسدي وصعوبة النوم دونها.
المنبهات (أدوية ADHD مثل الأمفيتامينات وميثيل فينيدات): آمنة وفعالة تحت إشراف متخصص، لكن إساءة استخدامها لتحسين الأداء أو للسهر ترفع خطر الاعتماد وإساءة التعاطي.
الأفيونات (عند استخدامها لبعض الآلام المصاحبة): ليست علاجًا نفسيًا أساسيًا، لكنها قد تُستخدم لدى مرضى لديهم ألم مزمن؛ احتمال الإدمان مرتفع عند سوء الاستخدام.
الفرق بين الاعتماد والإدمان
- الاعتماد الجسدي: يعني أن الجسم يعتاد على وجود الدواء، وإذا توقف المريض فجأة تظهر أعراض انسحاب مثل الأرق والقلق والصداع.
- الإدمان: هو حالة أشمل، تتضمن اعتمادًا نفسيًا وجسديًا، مع رغبة قهرية في تعاطي الدواء رغم معرفة أضراره، وفقدان السيطرة على التوقف عنه.
عوامل شخصية ترفع احتمالية الإدمان
تاريخ سابق مع تعاطي المخدرات أو الكحول.
وجود اضطراب نفسي مصحوب باندفاعية عالية أو بحث عن المتعة السريعة.
الضغوط الاجتماعية أو العائلية التي تدفع الشخص لاستخدام الدواء كمهرب.

هل يمكن أن يدمن الشخص على الأدوية النفسية؟
يتوقف احتمال إدمان الشخص على الأدوية النفسية على نوع الدواء، ومدة استخدامه، والجرعة، وطريقة تناوله، بالإضافة إلى العوامل الفردية مثل التاريخ المرضي أو وجود ميل سابق للإدمان. لذلك، لا يمكن القول إن جميع المرضى معرضون للإدمان، ولكن هناك حالات تكون فيها الخطورة أكبر وتستدعي حذرًا خاصًا.
التحول من استخدام دوائي علاجي إلى مشكلة اعتماد أو إدمان لا يحدث فجأة عادةً، بل نتيجة لسلسلة من السلوكيات والظروف. النقاط التي ذكرتها — الاستخدام الخاطئ، الاستعمال الطويل دون متابعة طبية، التوقف المفاجئ، والاستخدام خارج الإشراف الطبي — هي عوامل رئيسية تسرّع هذا التحول. في السطور التالية سأوضّح كل نقطة بتفصيل عملي: لماذا تحصل، كيف تؤثر على المخ والجسم، علامات الإنذار، والأهم — ماذا يفعل المريض والطبيب للوقاية والمعالجة.
1- الاستخدام الخاطئ (تناول جرعات أعلى من الموصوفة)
المريض قد يشعر أن الجرعة الموصوفة “غير كافية” عندما يتطوّر التحمل (tolerance)، أو يسعى إلى زيادة التأثيرات المرغوبة (الهدوء، النشوة، النوم)، أو يحاول علاج أعراض لم تُعالج كالألم المستمر أو القلق غير المسيطر عليه. أحيانًا يحدث الاستخدام الخاطئ بدافع اليأس أو عدم الفهم لكيفية عمل الدواء.
مع الزيادات المتكررة في الجرعة تتغير حساسية المستقبلات ونقل الإشارات العصبية، ويحتاج المخ لجرعات أعلى للحفاظ على نفس التأثير. هذا يؤدي إلى الاعتماد الجسدي ويزيد فرصة الإدمان السلوكي. فزيادة الجرعة قد تؤدي إلى سمية حادة (نوبات، اكتئاب تنفسي عند المهدئات والأفيونات)، اضطرابات معرفية أو سلوكية، تداخلات دوائية خطيرة إذا كانت هناك أدوية أو كحولًا مترافقة.
طلب جرعات متكررة قبل الموعد، تعديل الجرعة من دون استشارة، فقدان السيطرة على التوقيت أو الكم، سلوك “doctor-shopping” للبحث عن وصفات أكثر.
كيفية الوقاية والتعامل:
توعية المريض عن مفهوم التحمل والاعتماد.
كتابة تعليمات واضحة وحجم أقصر للوصفة مع مواعيد مراجعة.
استخدام أقل جرعة فعالة لأقصر مدة ممكنة.
وضع اتفاق علاجي (treatment contract) عند الاقتضاء، ومراقبة الأدوية (مراجعة الأدوية المتناولة، عدّ الحبوب).
إذا اكتشف الاستخدام الخاطئ، لا يتوقف المريض فجأة: يتواصل مع الطبيب لوضع خطة سحب أو تعديل آمن.
2- الاستعمال الطويل دون متابعة طبية (خاصة مع المهدئات والمنومات)
بعض المرضى يبدأون علاجًا قصير المدى ثم يستمرون بالدواء لأن الأعراض تعود أو لأنهم يخشون فقدان الفائدة. قد لا تُطلب زيارات متابعة من قِبَل الطبيب أو المريض يتجاهلها.
الاستخدام المطوّل لبنزوديازيبينات أو منوّمات Z قد يؤدي إلى تدهور الذاكرة، تشتت التركيز، زيادة خطر السقوط لدى المسنين، تبلور الاعتماد، وصعوبة إزالة الدواء لاحقًا. كذلك، تؤدي المتابعة الضعيفة إلى غياب ضبط الجرعات أو اكتشاف التفاعلات الضارة.
كيفية الوقاية والتعامل:
تحديد مدة علاجية واضحة عند الوصف (مثلاً علاج قصير الأمد للأرق/القلق) ومراجعة دورية.
تقييم الحاجة الحقيقية للاستمرار بانتظام وإجراء محاولات لسحب تدريجي إذا أمكن.
تعزيز العلاجات غير الدوائية مثل العلاج المعرفي-السلوكي لعلاج القلق والأرق.
للمرضى المسنين أو المصابين بأمراض مصاحبة: تقييم خطر السقوط والتغيرات المعرفية بشكل دوري.
3- التوقف المفاجئ (الانسحاب) وما يؤدي إليه من عودة للتعاطي
التوقف الفجائي عن دواء تسبّب اعتمادًا يؤدي إلى أعراض انسحابية مزعجة أو خطيرة، فيدفع ذلك المريض لإعادة تناول الدواء لتخفيف الأعراض — وهذا يعزّز دورة الاعتماد والانتكاسة.
الجهاز العصبي يتكيّف على وجود الدواء (تغيير في مستقبلات الناقلات العصبية)، وعند غيابه يحدث اضطراب مفاجئ لوظيفة الشبكات العصبية مما ينتج أعراضًا جسدية ونفسية تختلف باختلاف الفئة الدوائية:
بنزوديازيبينات: قلق شديد، أرق، رعاش، نوبات في حالات خطيرة.
مضادات الاكتئاب (بعض الأنواع): دوار، حسّيات كهربائية، اضطراب نوم.
أفيونات: أعراض شبيهة بالإنفلونزا، ألم عضلي، إسهال، تهيج شديد.
منشطات: تعب شديد واكتئاب.
الأعراض الانسحابية تعمل كتعزيز سلبي — المريض يعود للدواء لتوقف المعاناة، ومع كل حلقة تقوى حلقة الاعتماد.
كيفية الوقاية والتعامل:
لا تتوقف فجأة؛ التوقف يجب أن يكون تدريجيًا وفق خطة يضعها الطبيب.
المرضى ذوو مخاطر عالية (تاريخ نوبات صرعية أو جرعات عالية من بنزوديازيبينات/أفيونات) قد يحتاجون إلى متابعة طبية أو دخول مرفق صحي أثناء السحب.
قد تُستخدم أدوية بديلة مؤقتة لتخفيف الأعراض في بعض الحالات تحت إشراف طبي.
البحث عن دعم نفسي واجتماعي أثناء السحب للتعامل مع الرغبة والانزعاج.
4- الاستخدام خارج الإشراف الطبي (التعاطي بدون وصفة أو مشاركة الأدوية)
الأدوية قد تُتاح بسهولة من أقارب، أصدقاء، أو عبر الإنترنت، ويستخدمها البعض بهدف النوم بسرعة أو التخلص من القلق المؤقت أو حتى للتجربة. الثقافة المجتمعية التي تقلّل من خطورة بعض الأدوية تزيد المشكلة.
عدم معرفة التشخيص الصحيح يؤدي إلى معالجة خاطئة تُخفي أحيانًا مرضًا عضويًا أو نفسيًا يحتاج لعلاج آخر.
تفاعلات دوائية غير متوقعة إذا كان المستخدم يتناول أدوية أخرى أو كحولًا.
القضاء على فرصة تقييم وإدارة الأعراض النفسية بشكل شامل (مثلاً يحتاج المريض لعلاج سلوكي وليس فقط مهدئًا).
كيفية الوقاية والتعامل:
عدم مشاركة الأدوية مع الآخرين أو أخذ أدوية غير موصوفة لك.
حفظ الأدوية في مكان آمن والتخلص من الفائض بطريقة طبية.
تشجيع المريض على مراجعة طبيب بدل الاعتماد على مصادر غير طبية.
إذا اكتُشف أن شخصًا يتعاطى خارج الإشراف: تقييم شامل لحالته النفسية والبحث عن وجود اضطراب استخدام مواد، ووضع خطة علاجية وتثقيفية لتقليل المخاطر.
عوامل شخصية ترفع احتمالية الإدمان
تاريخ سابق مع تعاطي المخدرات أو الكحول.
وجود اضطراب نفسي مصحوب باندفاعية عالية أو بحث عن المتعة السريعة.
الضغوط الاجتماعية أو العائلية التي تدفع الشخص لاستخدام الدواء كمهرب.

اعراض الاعتماد أو الإدمان على الأدوية النفسية
بعد فترة من الاستخدام غير الصحيح للأدوية النفسية، قد يبدأ الشخص في إظهار علامات واضحة تدل على تطور الاعتماد أو الدخول في مرحلة الإدمان. هذه الأعراض يمكن أن تكون جسدية أو نفسية، وغالبًا ما تتداخل معًا مما يزيد من صعوبة التوقف عن التعاطي دون إشراف طبي متخصص في مراكز علاج الإدمان.
1. أعراض الإدمان الجسدية:
الأعراض الجسدية تظهر نتيجة تكيف الجسم مع وجود الدواء بشكل مستمر واعتماده عليه للقيام بوظائفه الطبيعية. من أبرز هذه الأعراض:
- التحمل الدوائي: الحاجة إلى جرعات أكبر مع مرور الوقت للحصول على نفس التأثير العلاجي.
- الأعراض الانسحابية: عند التوقف المفاجئ قد يعاني الشخص من صداع، تعرق شديد، رعشة، اضطراب في النوم، أو نوبات تشنج.
- اضطرابات الجهاز الهضمي: مثل الغثيان، القيء، فقدان الشهية أو الإمساك.
- تأثيرات على القلب والجهاز العصبي: مثل زيادة معدل ضربات القلب أو الدوار المستمر.
- إرهاق وضعف عام: نتيجة استنزاف الجسم في محاولته للتأقلم مع غياب الدواء.
2. أعراض الإدمان النفسية:
الجانب النفسي غالبًا يكون هو الأصعب، لأنه يرتبط بالسلوكيات والمشاعر التي تجعل المريض متعلقًا بالدواء. وتشمل:
- الرغبة القهرية في تناول الدواء بشكل مستمر وعدم القدرة على التحكم في التوقف.
- القلق والتوتر عند تأخر موعد الجرعة أو عند محاولة الامتناع عنها.
- الاكتئاب وتقلب المزاج عند غياب الدواء من الجسم.
- ضعف التركيز والانتباه نتيجة اعتماد المخ على تأثير المادة الدوائية.
- الانسحاب الاجتماعي: قد يتجنب الشخص المناسبات أو الأنشطة خوفًا من عدم توافر الدواء أو من ظهور الأعراض الانسحابية.

علاج الادمان على الادوية النفسية فى مستشفى الشرق
على الرغم من صعوبة الإدمان على الأدوية النفسية، إلا أن العلاج ممكن تمامًا إذا تم التدخل في الوقت المناسب واتباع خطة علاجية متكاملة تشمل الجوانب الطبية والنفسية والسلوكية.
اولاً: التشخيص الدقيق للحالة
يبدأ علاج الإدمان على الأدوية النفسية من خلال تقييم شامل لحالة المريض لمعرفة نوع الدواء المتسبب في الاعتماد، ومدة الاستخدام، وشدة الأعراض. هذا التقييم يساعد الأطباء على وضع خطة علاجية فردية تناسب كل مريض.
ثانياً: سحب السموم تحت إشراف طبي
تتم عملية التخلص من الأدوية تدريجيًا داخل بيئة آمنة للحد من الأعراض الانسحابية المزعجة. في بعض الحالات، قد يتم استخدام أدوية بديلة أو داعمة لتخفيف الأرق، التوتر، أو اضطرابات المزاج. وتُعَد هذه المرحلة حساسة جدًا، لذا يجب أن تتم تحت إشراف طبي متخصص.
ثالثا: العلاج النفسي والسلوكي
بعد استقرار الحالة الجسدية، يبدأ المريض في جلسات علاج معرفي سلوكي لمساعدته على فهم دوافعه الحقيقية لاستخدام الأدوية النفسية بشكل خاطئ. كما تساهم الجلسات الفردية والجماعية في تطوير مهارات التعامل مع الضغوط والابتعاد عن التفكير في العودة للدواء.
رابعاً: الدعم الأسري والاجتماعي
الأسرة لها دور مهم في علاج الإدمان على الأدوية النفسية، حيث تساعد في توفير بيئة مستقرة للمريض، والمساهمة في متابعة التزامه بالخطة العلاجية. كما أن وجود دعم اجتماعي قوي يقلل من فرص الانتكاس.
خامساً: إعادة التأهيل ومنع الانتكاس
تشمل هذه المرحلة متابعة طويلة المدى مع الفريق الطبي والنفسي، وتقديم برامج مخصصة للوقاية من الانتكاس، مع تعليم المريض طرقًا صحية للتعامل مع الضغوط اليومية دون اللجوء للأدوية.
يعتمد العلاج في مستشفى الشرق علي
يُعَد مستشفى الشرق من أفضل مراكز في علاج الإدمان المتخصصة في علاج الأدوية النفسية في الوطن العربي، حيث يقدم:
برامج آمنة لسحب السموم تحت إشراف طبي متكامل.
جلسات علاج نفسي وسلوكي فردية وجماعية.
خطط لإعادة التأهيل ومنع الانتكاس.
دعم أسري ومتابعة مستمرة لضمان نجاح التعافي.
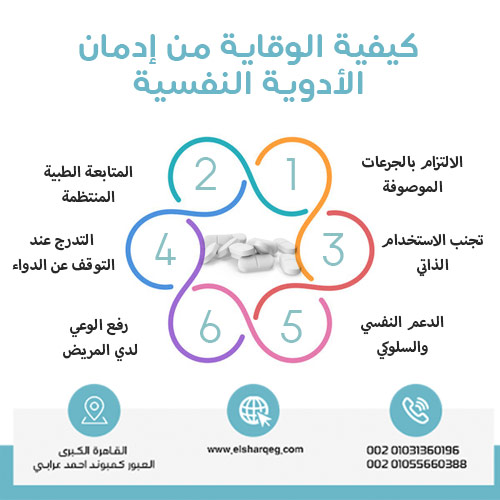
كيفية الوقاية من إدمان الأدوية النفسية
على الرغم من أن بعض الأدوية النفسية قد تحمل احتمالية التسبب في الاعتماد أو الإدمان، إلا أن الوقاية ممكنة تمامًا إذا تم الالتزام بالضوابط الطبية والوعي بالمخاطر المحتملة. الوقاية لا تعني الامتناع عن العلاج، بل تعني استخدام الدواء بشكل آمن تحت إشراف الطبيب لتحقيق الفوائد العلاجية دون الوقوع في دائرة الاعتماد.
1. الالتزام بالجرعات الموصوفة
- يجب تناول الدواء بالجرعة والمدة التي يحددها الطبيب فقط.
- تجنب مضاعفة الجرعة عند نسيانها أو في محاولة لتسريع التحسن.
- عدم تعديل الجرعة أو توقيف الدواء دون استشارة الطبيب.
2. المتابعة الطبية المنتظمة
- مراجعة الطبيب بشكل دوري لمراقبة فعالية الدواء والتأكد من عدم ظهور علامات اعتماد.
- إبلاغ الطبيب بأي أعراض جديدة أو رغبة متزايدة في تناول الدواء.
- إجراء فحوصات دورية إذا لزم الأمر خاصة عند استخدام المهدئات والمنومات.
3. تجنب الاستخدام الذاتي
- عدم استخدام أي دواء نفسي دون وصفة طبية أو توصية من مختص.
- الابتعاد عن تجربة الأدوية التي يتناولها الأصدقاء أو أفراد العائلة مهما كانت مبرراتهم.
- وعي المريض بأن “المهدئات أو المنومات” ليست وسيلة آمنة للاسترخاء دون إشراف طبي.
4. التدرج عند التوقف عن الدواء
- التوقف المفاجئ قد يؤدي إلى أعراض انسحاب شديدة تزيد من خطر العودة للدواء.
- يجب أن يكون التوقف تدريجيًا وفق خطة علاجية يضعها الطبيب.
- في بعض الحالات قد يتم استبدال الدواء بآخر أقل خطورة لتسهيل الإقلاع.
5. الدعم النفسي والسلوكي
- الاستعانة بجلسات العلاج النفسي أو الدعم السلوكي لمواجهة القلق أو الأرق بدلًا من الاعتماد فقط على الدواء.
- إشراك الأسرة في خطة العلاج لتقديم الدعم والملاحظة المبكرة في حال ظهور سلوكيات خطرة.
6. رفع الوعي لدي المريض
- تثقيف المريض وأسرته حول مخاطر الإفراط في استخدام الأدوية النفسية.
- نشر الوعي أن هذه الأدوية ليست وسيلة للهروب من المشكلات، بل جزء من خطة علاجية متكاملة.
الأدوية النفسية والادمان موضوع يحتاج إلى وعي كبير، فبينما تمثل هذه الأدوية علاجًا فعالًا لملايين المرضى، إلا أن سوء استخدامها قد يقود إلى الاعتماد أو الإدمان، خاصة مع المهدئات والمنومات. الحل الأمثل هو الالتزام بالتعليمات الطبية، وعدم تناول أي دواء نفسي إلا تحت إشراف متخصص، واللجوء إلى مراكز علاج الإدمان في حال ظهور علامات الاعتماد.











